Quel est le seuil acceptable d’épidémiologie pour que politiques, société et corps médical s’accordent ? Les exemples du cancer er de l’obésité sont de bonnes illustrations, alors qu’un nouveau rapport vient souligner leur poids croissant. OMS, OCDE… Depuis une dizaine d’années, les références en matière de santé alertent sur les maladies non transmissibles et leur non soutenabilité. Pourtant, les feuilles de route et plans de lutte en sont encore au dépistage et au soin, sans traiter les causes.
Alors qu’un cancer sur deux est évitable en changeant les comportements santé et que l’obésité est reconnue cette semaine comme une des grandes priorités par l’OCDE, retour sur les critères et seuils qui ont historiquement marqué le début d’un effort massif et collectif.
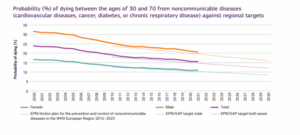
Augmentation des maladies non transmissibles : les chiffres 2026
Malgré des décennies d’efforts », les maladies non transmissibles (cancer, maladies respiratoires chroniques, cardiovasculaires, diabète…), « principales causes de décès dans le monde », « continuent d’augmenter » et représentent « l’un des grands défis pour la santé des populations », constate l‘OCDE dans rapport sur les bénéfices sanitaires et économiques de la lutte contre ces pathologies.
Cette augmentation est notamment liée, d’après le rapport, à l’obésité qui a « complètement annulé l’impact positif des réductions de la pollution atmosphérique, du tabagisme, de la consommation d’alcool et de la sédentarité depuis 2010« , dans « un grand nombre » des 51 pays étudiés par le rapport.
Pourtant, les MNT sont une grande cause d’alertes répétées par les grandes organisations mondiales et européennes de la santé depuis plus d’une décennie.
Aujourd’hui, les grandes institutions convergent :
- 30 à 50 % des cancers sont considérés comme évitables
- les maladies non transmissibles (MNT) représentent 43 millions de décès par an, soit près de 75 % de la mortalité mondiale
- dans l’OCDE, les cas de MNT devraient encore augmenter de 31 % d’ici 2050, avec une hausse de 75 % de la multimorbidité
Ces chiffres ne sont plus discutés. Et pourtant, dans les pratiques, une idée persiste : les comportements de santé resteraient secondaires, incertains, ou difficilement actionnables.
Le problème n’est plus celui de la connaissance. C’est celui du passage à l’action.
La question devient alors la suivante : à partir de quand une cause est-elle réellement reconnue, non pas scientifiquement, mais dans les décisions, les politiques publiques et l’organisation des systèmes de santé ?
L’histoire des maladies : la preuve ne suffit jamais
L’histoire de la santé publique montre un pattern constant : la reconnaissance scientifique d’une cause précède largement son intégration dans l’action.
Le cas du tabac est le plus documenté.
Le lien entre tabac et cancer du poumon est établi dès 1950 avec les travaux de Doll et Hill. Il est officiellement reconnu en 1964 par le Surgeon General aux États-Unis. À cette époque, environ 42 % des adultes américains fument.
Pendant les décennies suivantes, des mesures partielles sont mises en place : avertissements sanitaires, premières restrictions publicitaires. Mais la consommation reste élevée et l’industrie conserve une influence majeure.
La véritable bascule intervient dans les années 1990.
À ce moment-là, la mortalité attribuable au tabac atteint environ 400 000 décès par an aux États-Unis, et le coût économique dépasse 100 milliards de dollars par an. En 1998, le Master Settlement Agreement marque un tournant : fiscalité accrue, restrictions publicitaires massives, politiques coordonnées.
La prévalence tabagique chute progressivement, passant de 42 % en 1965 à environ 23 % en 2000, puis autour de 12 à 14 % aujourd’hui.
Dernière étape en date de cette lutte : le 21 avril 2026, une proposition de loi a été adopté en Angleterre : les anglais nés en 2008 seront les dernières à légalement pouvoir se payer des produits à base de tabac ( Tobacco and Vapes Bill).
Le tabac n’a pas été combattu lorsque son risque a été prouvé. Il l’a été lorsque son coût est devenu politiquement et économiquement intenable.
Le même décalage s’observe pour l’amiante, dont les effets cancérogènes sont connus dès les années 1960-1970, mais dont l’interdiction en France n’intervient qu’en 1997.
Dans tous les cas, la dynamique est la même : plusieurs décennies séparent la preuve scientifique de l’action systémique.
Cancer aujourd’hui : une cause connue mais incomplètement intégrée
Les connaissances actuelles sont solides.
Le tabac et l’alcool ont des liens causaux établis avec plusieurs cancers. L’obésité est associée à au moins 13 types de cancers. L’alimentation et l’activité physique jouent un rôle significatif dans de nombreuses pathologies.
Au total, entre 30 et 50 % des cancers sont considérés comme évitables.
Ce chiffre est considérable. Il signifie que, dans un système pleinement aligné avec les connaissances disponibles, une part équivalente des cas pourrait être évitée.
Or ce n’est pas ce qui se produit.
Les efforts restent massivement concentrés sur le dépistage et le traitement. La prise en charge comportementale, pourtant centrale dans les données épidémiologiques, reste marginale dans les pratiques et dans l’allocation des ressources.
Les causes sont connues. Elles ne sont pas encore pleinement intégrées.
Obésité : une cause systémique encore non reconnue comme telle
L’obésité constitue aujourd’hui l’un des meilleurs indicateurs de ce décalage.
Selon l’OCDE, sa prévalence augmente dans la majorité des pays depuis 2010, au point de freiner les progrès en santé publique. Elle contribue directement aux maladies cardiovasculaires, au diabète et à plusieurs cancers, et représente environ 8 % des dépenses de santé en moyenne.
Ces données remplissent deux conditions essentielles d’une reconnaissance :
- une base scientifique solide
- un impact économique majeur
Et pourtant, la réponse reste limitée.
Les discours oscillent entre responsabilité individuelle, facteurs biologiques et complexité multifactorielle. Les politiques structurantes sur l’environnement alimentaire, le marketing ou les incitations économiques restent limitées.
Une épidémie qui progresse dans tous les pays ne peut pas être interprétée comme une somme d’échecs individuels. Elle reflète un fonctionnement systémique.
L’obésité n’est pas un échec des individus. C’est un indicateur de la manière dont les environnements produisent des comportements.
Les trois conditions de bascule d’une cause
L’analyse historique permet d’identifier trois conditions nécessaires pour qu’une cause soit réellement intégrée dans les systèmes.
Première condition : la stabilisation scientifique.
La causalité doit être robuste, reproductible et largement acceptée.
Deuxième condition : la visibilité économique et systémique.
La cause doit générer un coût mesurable et une pression sur les systèmes. Dans l’OCDE, les MNT devraient représenter une perte cumulée d’environ 3,9 % du PIB d’ici 2050.
Troisième condition : la compatibilité avec l’action.
C’est le point déterminant. Une cause devient réellement prise en charge lorsque des leviers d’action existent, qu’ils sont politiquement acceptables et compatibles avec l’organisation des systèmes.
Le tabac est, à ce jour, l’un des rares exemples où ces trois conditions ont été réunies.
Pourquoi les comportements ne franchissent pas ce seuil
Les comportements de santé remplissent aujourd’hui les deux premières conditions.
La causalité est établie.
Le coût est massif.
Ce qui bloque, c’est la troisième.
Modifier l’alimentation, l’activité physique ou les consommations implique des transformations durables, des interventions multi-niveaux et une action sur les environnements.
Les leviers efficaces sont connus : fiscalité, régulation, transformation de l’offre, accompagnement dans la durée. Mais ils sont coûteux politiquement et souvent perçus comme contraignants.
À cela s’ajoute une contrainte structurelle : les systèmes de santé sont conçus pour diagnostiquer et traiter, pas pour transformer les comportements. Ils sont donc plus efficaces pour gérer les conséquences que pour agir sur les causes.
Une zone grise durable : des causes connues mais non intégrées
Il existe aujourd’hui une catégorie spécifique de causes en santé publique : celles qui sont scientifiquement établies mais insuffisamment intégrées dans l’action.
Les comportements de santé en font partie.
Ils se situent dans une zone intermédiaire, comparable à celle du tabac dans les années 1970 : la preuve est là, le coût est visible, mais la transformation systémique n’a pas encore eu lieu.
Conclusion
Le seuil de reconnaissance d’une cause en santé publique n’est pas uniquement scientifique.
Il est politique, économique et organisationnel.
Les comportements liés aux MNT, à l’obésité et aux cancers ont franchi le seuil de la preuve et celui du coût.
Ce qu’ils n’ont pas encore franchi, c’est le seuil de transformation des systèmes.
C’est dans cet écart que se joue aujourd’hui une grande partie des trajectoires de santé.
Sources
World Health Organization. (2025). Noncommunicable diseases.
OECD. (2026). The health and economic benefits of tackling non-communicable diseases.
International Agency for Research on Cancer. (2023). World cancer report.
Doll, R., & Hill, A. B. (1950). Smoking and carcinoma of the lung. British Medical Journal.
Snow, J. (1855). On the mode of communication of cholera.
A lire également Impacts économiques des actions de prévention et de changements des comportements santé